昨年11月以降、新型コロナの新規感染者数は、高止まりから第3波としての増加傾向に転じた。東京都では大晦日に初めて千人を突破し、明けて7日には2400人を超えるなど、急速な拡大が進んでいる。クリスマス頃までは「緊急事態宣言」に消極的だった政府も、1月8日、東京都と近隣3県の「緊急事態宣言」の発出に追い込まれた。さらに、1月13日に京都、大阪、兵庫の関西3府県と愛知、岐阜、福岡、栃木の4県に「緊急事態宣言」の追加発令の決定がなされた。再び全国的に不安とストレスが高まっている。
そこで、キヤノングローバル戦略研究所の研究主幹でもある東京大学公共政策大学院特任教授鎌江伊三夫氏に、この再度の「緊急事態宣言」について聞いた。氏は昨年来、医療技術評価の専門家の観点から、新型コロナウイルス感染症との闘いについての様々な提言を行っている。
(聞き手)キヤノングローバル戦略研究所・事務局長 小林 淳
――まず、今回の「緊急事態宣言」再発出をどう思われますか。
菅首相は「1か月後には、必ず事態を改善させる」とその目標を語りましたが、拡大する感染を好転させるには遅きに失した感があります。
昨年7月の第2波は既に第1波を上回る勢いでしたが、医療か経済かのジレンマの中でGoToトラベルなど経済を優先するという、いわば未経験の社会実験の時期でした。そのため、緊急事態宣言を出さないのも容認されたかと思われます。
しかし、11月からの第3波では、例年、季節性インフルエンザも勢いを増す時期であっただけに、新型コロナウイルスはもっと手ごわいのではないかと警戒すべきでした。
特に、11月末から12月の初旬に、明らかにそれまでとは違う感染拡大の規模と傾向が出始めたことを見誤ったと思います。確かに11月25日、西村経済再生相は「勝負の3週間」と呼びかけて危機感を示しましたが、「コロナ疲れ」とも言われていた多くの国民には届かなかったようです。感染封じ込めの観点から言えば、この時点で、第1波同様に、年末までの「緊急事態宣言」を出すべきでした。もしそうしていれば、お正月明けの感染状況は全く違っていたはずです。
――政策判断が後手に回ったと言うことでしょうか。
局面を見誤っただけでなく、永田町界隈には感染対策への認識の甘さがあったかと思われます。実際、菅首相自身が12月14日に8人程度で忘年会のような会食したことについて「深く反省しております」と、年末25日の記者会見で謝罪したのはその表れでした。
しかし、問題は政治家だけではなかったと思います。厚労省のアドバイザリーボードや、内閣府の新型コロナ感染症対策分科会でも、11月25日の時点で、「緊急事態宣言」を求める声は大勢を占めていないようでした。専門家の間でも客観的基準に基づく一貫した判断と主張が行われたわけではなく、経済への打撃を生じる「緊急事態宣言」をできるだけ出したくない官邸に忖度しているような空気があったのではないでしょうか。
――大晦日の東京都の新規陽性者1000人超えを受けて、急転直下、「緊急事態宣言」に舵を切ったと言うことですね。しかし、昨年4月の時と比べて、要請される制限が緩やかです。第1波より感染者数が圧倒的に多いのに、効果は期待できるのでしょうか。
今回の措置は、1)時短営業(午後8時まで;酒類提供午後7時まで)、2)テレワークの推進(出勤者7割減)、3)不要不急の外出自粛(午後8時以降)、4)スポーツ観・イベント観戦者数制限(収容人数上限5,000人、収容率50%以下)の4つの柱から成っています。分科会の尾身会長は飲食が感染抑止の「急所」と述べ、特に、飲食店関係の時短要請に重点が置かれています。確かに、飲食時の飛沫感染は最も起こりやすいことだと推測されます。
しかし、午後8時までの時短が何%の感染者減につながるのかといったデータは、尾身氏からは提示されていません。結局、現実に得られる効果は実施してみないとわからないのではないでしょうか。実際、尾身氏自身が、1月5日の記者会見で「緊急事態宣言で感染が下火になる保証はない。」と述べて、菅首相発言との微妙なズレを生じています。
常識的には、制限が緩やかだと、効果が出るとしても緩やかで、劇的な効果を期待するのは難しいと思われます。
――今や冬場のインフルエンザ流行期にも入っていますが、この新型コロナ第3波はインフルエンザとも関係しているのでしょうか。
インフルエンザと新型コロナの同時流行が懸念されていましたが、今季のインフルエンザ患者数は昨年に比べて極端に減っています。厚生労働省によれば、11月4日の週(45週)から流行シーズンに入りましたが、当初から週ごとの報告数は前年同期の100分の1以下で推移し、比率は下がる一方です。例えば、2020年第 52 週(2020年 12 月 21 日から12 月 27 日まで)のインフルエンザの発生状況はわずか69例で、前年同期が115,002例であったのに比べ、なんと1700分の1のレベルになっています。近年経験したことのないようなインフルエンザの少なさです。
一方、昨年12月21日からの1週間の新型コロナ陽性者数は22,151例です。そこで、新型コロナの致死率(2%弱)とインフルエンザのそれ(0.1%程度)との約20倍の死亡リスクの違いを考えると、その22,151例は、同じ死亡数となるインフルエンザの例数に換算して、22,151×20 = 443,020例に相当することになります。この換算値は、2019年同期のインフルエンザ115,002例の約4倍になります。つまり、2020年12月の暮れの1週間においてインフルエンザは無いに等しい発生状況ですが、今回の新型コロナは、死亡リスクで考えれば、2019年のインフルエンザ流行時に比べて、国民の命をすでに約4倍危険にさらしていることになります。
インフルエンザ患者が激減している理由は、コロナ対策がインフルエンザ予防になっているとか、海外との人的交流が減少しているためとか、インフルエンザのワクチン接種が効いているとか、また、「ウイルス干渉」という仮説(体内の細胞がウイルスに感染すると、他のウイルスに感染しにくくなるという考え方)まで唱えられていますが、本当のところはよく分かっていません。
理由はどうであれ、インフルエンザと新型コロナの同時感染という最悪のシナリオはこれまでのところ避けることができています。しかし、新型コロナ単一の流行だけで、インフルエンザのリスクを何倍も凌ぐ危険な感染状況になっているとの現実認識が必要です。
――「非常事態宣言」が出てもお願いベースなので、国民の一人一人がマスクや手洗いの励行、3密回避といった感染予防に心がけるしかないと言われます。結局、感染予防は個人の責任なのでしょうか。
個人ができる予防としては、確かにその通りです。しかし、感染予防の問題を自己責任にまで狭めてしまうのは正しくありません。
そもそも予防医学で言う「予防」には、1次、2次、3次の3種があります。
病気にかかることを防ぐのが1次予防です。新型コロナの場合、飛沫、エアロゾル、接触によるウイルス感染ですので、個人レベルでは、マスク着用、手洗い、3密回避がまず考えられる1次予防です。また、規則正しい生活や十分な睡眠・栄養をとって免疫力を維持するのも1次予防に当たります。公衆衛生上は、施設や環境の消毒・除染とか、汚染物の処理とかが1次予防となります。また、行政が行う健康教育や予防接種も1次予防です。したがって、最近、欧米で投与が始まった新型コロナワクチンは、1次予防に該当します。
一般に言われる「予防」は、通例、この1次予防を意味しますが、2次、3次の「予防」にはもっと広い意味があります。
2次予防とは、早期発見、早期治療によって、重症化しないようにする取り組みを意味します。
健康診断はそれに当たります。新型コロナの場合、発熱外来や検査センターで抗原検査やPCR検査を実施し、感染を疑えば速やかに入院・隔離の措置をとることが2次予防となります。保健所による療養施設の手配や調整、無症状・軽症の検査陽性者の観察、そしてなんといってもクラスター追跡が重要な2次予防となります。
そして、今回のような「緊急事態宣言」は、感染拡大の悪化を早期に発見し、拡大を収束に転じる早期治療としての行政力を行使すると言う意味で、2次予防の最後の手段となります。
2次予防で患者が見つかれば、有症状者には臨床上の必要に応じて治療が行われます。3次予防とは、その治療過程において保健指導やリハビリテーションを行うことで、社会復帰を促したり、再発を防止したりする取り組みを意味します。新型コロナの重症者では数ヶ月にわたる長い入院を必要とする場合もあり、社会復帰のためには体だけでなく心のリハビリも欠かせません。
このように、新型コロナのように重大な社会的影響を及ぼす感染症対策では、病院での治療だけでなく、むしろもっと広範な「予防」に対して、行政が大きな責任を担わなければならないのです。
――なるほど、PCR検査や入院・隔離、またワクチン接種等、ともすればバラバラな出来事のように見えますが、「予防」という概念で整理されるのですね。リハビリテーションまで「予防」とは思いませんでした。やはり、感染の「予防」は個人の責任だけではなく、国や行政の役割が大きいのですね。
その通りです。「緊急事態宣言」では、経済活動の制限内容や特措法、感染症法の改正、さらには罰則の強化等といった報道ばかりに焦点が当たっていますが、もっと広く3次予防までの行政の感染症対策の弱い部分を議論すべきでしょう。
新型コロナのような手ごわいウイルスは、必ず対策の隙につけこんできます。個人や店の罰則の強化よりも、人々が安心して「予防」に取り組めて、ウイルスに隙を見せない政策が必要です。
――連日メディアで報道される医療の逼迫や医療崩壊の問題では、病院での「治療」ばかりがクローズアップされていますが、もっと広範な「予防」面を忘れてはならないのですね。
確かに、「医療崩壊」と言う表現は、新型コロナの治療を担う現場からは切実な声だと思いますが、病院医療だけでなく、広範な「予防」との両面から医療システムのあり方を問うことが必要です。それは単に、場当たり的に病院のベッドを増やすとか、予算をつけるといったことだけで済む問題ではありません。
そもそも、医療技術評価と呼ばれる研究分野では、医療資源には限界があるとの認識から出発し、最善の解決策はどうあるべきかを考えます。これまでも、わが国の医療システムでは、小規模な民間病院や診療所が多く、構造的な問題があることが指摘されてきました。
欧米の感染状況に比べてわが国の感染者数は2桁も1桁も少ないのに、新型コロナ患者の受け入れが公立などの一部の病院に集中して「医療崩壊」が叫ばれるわが国の現状は、まさに新型コロナに医療システムの弱点を突かれている結果かと思われます。平時での改革の遅れが、今回のような急速に変化するパンデミックの時には、つけの形で回ってきているのです。
――そうすると、昨年の第1波が過ぎた後、わが国の医療システムの弱点の強化にもっと取り組まなければならなかったと言うことでしょうか。
政府や国会は昨年の7月以降、「予防」の体制を強化することを怠ったと思います。時間的なチャンスはありましたが、第2波、第3波を恐れるよりも経済優先といった楽観論や慣れによって、いわば「失われた半年」を生じてしまいました。
先ほども述べましたように、2次予防では保健所の役割が非常に重要です。2次予防における積極策は、濃厚接触者を追跡する「積極的疫学調査」が一の矢、「ロックダウン」が二の矢だと言っても過言ではありません。
昨年の第1波が今から見れば小規模で収まったのは、おそらく、2次予防での感染経路の追跡と「緊急事態宣言」で不安にかられた国民の自主的ロックダウンがうまく機能した成果だと思われます。
しかし、この半年間、政府からの強力な援助と改革がないままに、じわじわと止まらない感染拡大は保健所を疲弊させ、現状は、「医療崩壊」以前に「保健所崩壊」に直面しているのではないかと危惧されます。
―― 1月8日に神奈川県が、これまで行ってきた保健所による濃厚接触者の追跡を見直すと発表しました。「緊急事態宣言」での論点としては取り上げられていないようですが…。
これは「緊急事態宣言」の成果が出るかどうかに関わる重大な問題だと思いますが、確かに、メディア報道ではあまり取り上げられてないようです。神奈川県は、その方針転換の理由として、「保健所の負担の軽減」と「市中感染の拡大に伴い、濃厚接触者の追跡が無意味となってきている」を挙げています。
前者の理由はまさに「保健所崩壊」の証だと思われます。
後者の理由は、一見理にかなっているように聞こえますが、3つの意味で困ったことだと思います。第一に、これまでの単一のPCR検査による追跡方式のままでは、たとえ検査対象の重点化をしても陽性者の見逃しは改善されないこと、第二に、感染経路不明者が増えれば追跡検査が感染抑止に役立たないと思い込んでいること、そして第三に、神奈川県のメッセージが全国の保健所に波及して、2次予防における積極的疫学調査という第一の矢が全国で次々と尽きていくドミノ現象を引き起こしかねないことです。
―― これまでも、検査の量ではなくて検査の方式を変えて診断の精度を高めるべきだと主張されてきましたが、それは今でもそうすべきなのでしょうか。
神奈川県での1月9日の検査陽性者数は999人と報告されていますので、ここまで数が増えると確かに追跡は困難を極めると懸念されます。しかし、積極的疫学調査が十分に行えなければ、2次予防の第一の矢を失いますので、なんとしても継続すべきです。感染者数がまだ3桁に達していない全国の大半の県では、検査方式を直ちに変更して、行政検査による感染制御に尽力してもらいたいものです。すなわち、単一のPCR検査ではなく、簡易の抗原検査を、例えば3回繰り返して結果判定の精度を上げる方式に切り替えることが望ましいのです(新型コロナウイルス感染症の論点(Ⅱ) ―感染拡大を止める検査戦略の科学的根拠)。たとえ感染経路不明の陽性者が増えた今でも、遅くないと思っています。
ただし、従来から業務体制の脆弱な日本の保健所では、いくらがんばっても、追跡作業の負担が増え続ければ早晩お手上げになることは、昨年7月の時点でも明らかだったと思います。まさに、失われた半年の残念な状況かと思います。
これまで、菅政権が本気でコロナ禍制圧に取り組むのなら、デジタル庁だけでなく、感染制御庁のような組織を作るべきと提言してきました。感染制御庁の設立は直ちに難しければ、デジタル庁の一部門としても良いですから、ITを用いた積極的疫学調査の体制とシステムを緊急に作り上げるべきでしょう。それは「保健所崩壊」を救う策でもあり、経済的損害の痛みを伴わない感染抑止策を実現することにもつながります。
――「非常事態宣言」では大きな効果が得られなかった場合、やはりワクチンが救世主になるのでしょうか。
確かにワクチンは待望されます。しかしわが国では、まだ欧米で開発されたワクチンが承認されておらず、早くても医療従事者には2月末から、また高齢者には3月中頃からの接種開始が目標とされています。ワクチンの効果が上がるのにはまだかなり時間がかかりそうです。
既に接種可能だとしても、ワクチン接種を開始した英国の例を見ると、必ずしも直ちに救世主になるわけではありません。1月7日の英国ジョンソン首相の会見によると、英国ではワクチンが150万人に投与されたそうですが、集団免疫が達成されるには程遠く、ウイルスの変異種による急速な再拡大もあって、英国全土が再び厳しいロックダウンに追い込まれています。
――ワクチンにはどれくらいの効果があるものなのでしょうか。
例えば、ファイザーとビオンテック社が開発したワクチンでは臨床試験の結果、95%の有効性が認められたと報告されています。ワクチン投与群21,720例中で8例の新型コロナ発症を認めたのに対し、プラセボ(偽薬のこと、実際は生理食塩水)投与群21,728例中では発症が162例であったため、162-8=154 例は発症を予防できたと結論されました。すなわち、154÷162=95%の効果との算定です。
副反応は、短期的で軽度から中等度の注射部位の痛み、疲労、頭痛程度で、重篤な有害事象の発生率は低く、ワクチン群とプラセボ群で同程度であったとのことです。
この結果は、発症予防効果が20%から60%と低いと言われるインフルエンザワクチンに比べると、非常に高い値です。麻疹(はしか)ワクチンと同等の効き目を示すデータです。ただし、インフルエンザワクチンでは重症化予防の効果がある(65歳以上の死亡は80%減)と言われますが、この新型コロナワクチンでは、その点がまだはっきりしていません。
しかし、95%の発症予防効果とはいえ、疑問がないわけではありません。
例えば、ワクチンの接種例が数百万人レベルや、あるいはそれ以上に増えた場合、予期せぬ安全性の問題が生じないか、ワクチンの効果はどのくらい持続するのか、また、マイナス70°Cでの保存の必要性が現実の環境では有効性の低下を引き起こさないか、さらに、臨床試験に参加していない子供、妊婦、免疫不全患者などにも効果をもつのかなど、様々です。
――このワクチンは3週間あけての2回の接種が必要とされています。2回接種しないと有効でないのでしょうか。
その点は必ずしもはっきりしませんが、臨床試験の報告では、1回目の投与から2回目の投与までの間に、ワクチン群で39例、プラセボ群で82例の新型コロナ症例が確認され、この間隔でのワクチン有効率は52%であったとされています。したがって、1回受けるだけでは、予防効果が半減する可能性もあるかと思われます。
1回だけでも、心配な副反応の報告があります。本年1月6日付の米国疾病予防管理センター(CDC)の発表によると、 2020年12月14-23日の期間にファイザー社の新型コロナワクチンが189万人に接種され、21例(約10万人に1人)がアナフィラキシーと診断されたとのことです。アナフィラキシーとは、全身にかゆみやじんま疹、腫れが急速に出現し、喘鳴や呼吸困難、失神など、生命を脅かすほど重症化することがあるアレルギー反応を意味します。しかも、21例中15例(71%)はワクチン投与から15分以内にアナフィラキシー症状が発現しています。
――インターネット上では、ワクチン待望につけ込んだ詐欺のようなものが出始めているようですが、無条件にワクチンが効くと思い込むのは問題でしょうか。
はい、医学・医療の世界では「絶対に」と信じ込むのは危険です。ワクチンも絶対に効くとは言えません。95%有効と言うのも確率的な話です。
そもそも、先ほど述べた臨床試験の研究方法も「絶対に」正しいとは言えません。ワクチン投与群とプラセボ投与群でのそれぞれの新型コロナ発症例数を比較しています。この比較が意味をもつためには、両群の被験者が同じように新型コロナウイルスの感染リスクにさらされたことが大前提となりますが、その大前提が「絶対に」成り立つとは言えないからです。
ワクチン投与かプラセボ投与かは、不公平にならないようにランダムに決めます。しかし、両群の分け方が公平になるようにいろいろ配慮したとしても、両群の感染リスクが全く同条件になるという保証は必ずしもありません。
例えば、ワクチン投与群の人々は、注射の跡が痛いのでなるべく家にいたかもしれません。一方、プラセボ投与群の人々は引き続き元気なので色々と出歩いて感染のリスクを高めたかもしれません。
仮に真実がそうだったとすれば、ワクチン投与群の発症8例、プラセボ群の発症162例の差は、ワクチンの予防効果によるものではなくて、単に感染の機会の多寡による差に過ぎないのかもしれません。
そう考えてくると、ワクチンの発症予防効果を科学的に証明することは極めて難しく、時間をかけた知見の蓄積が必要であることがわかるかと思います。
従って、「緊急事態宣言」が出された状況下では、ワクチンが95%有効と聞けば、新型コロナにかからないためにはすぐにもワクチン接種を受けたいと多くの人が思うかもしれませんが、怪しい情報に惑わされて、なんとしてもワクチンを入手したいと考えるのは誤っています。しっかり行政の指示に従って、冷静な判断を行うことが求められます。
――ワクチンを受けたいが、副反応が心配なので悩むとの声があります。冷静な判断をするにはどうすれば良いのでしょうか。
どちらを選ぶべきか判断に迷う場合、科学的・客観的な方法として、決定分析と呼ばれる手法があります。
図1は、その簡単な具体例を示しています。
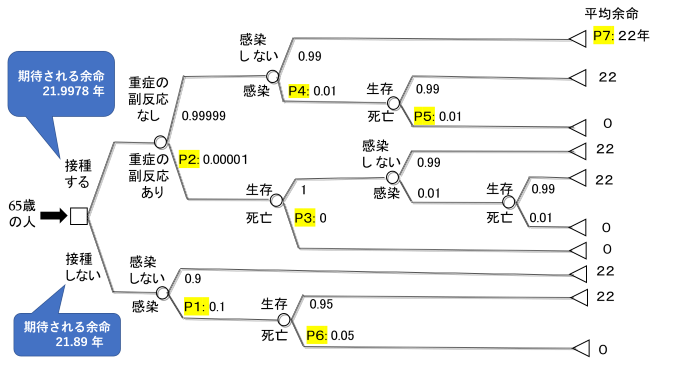

そこでは、65歳の人が、新型コロナワクチンを接種した場合としない場合のそれぞれにおいて、どのようなシナリオが起こり得るのかを樹状の分岐図(決定樹という)で表現しています。決定樹の枝に沿って、左から右に確率的に何が起こるかを想定して行き、最終的にどれだけの平均余命が得られるかを考えます。
例えば、ワクチンを接種しない場合、10%の確率で感染し、さらに5%の確率で死亡し、平均余命は0となります。確率分岐の確率値など、必要なデータは合理的と思われる値を仮定します。65歳の場合、生命表に基づいて平均余命は22年とし、生存できた場合はたとえ副反応があったとしても22年を得ることができると仮定しています。
すべての分岐に確率値を当てはめれば、逆に右から左に向かって、得られる平均余命の期待値を確率分岐点ごとに次々と計算して行くことができます。そして最終的に、接種した場合は、余命の期待値は21.9978年、一方、接種しない場合は21.89年と試算されます。期待値の大きい方を選択するのが合理的ですので、ワクチン接種の方が望ましいと言う結論になります。
この決定分析の結論は、ワクチン接種を推奨しますが、平均余命の値の差はそれほど大きなものにはなりません。得られた平均余命の差は、0.1078年、すなわち約40日になります。これは22年間の範囲でのことですので、ワクチンの有効期間が1年であれば、22年間毎年ワクチンの投与を受けなければ、この40日長生きできるという利得を手にすることができません。
ちなみに、22年間で40日の利得は、1年に換算すれば約1.8日になります。1年の範囲で考えれば、ワクチンを受けた方が2日弱ほど長生きできることになります。この2日弱の利得を大きいと考えるか、あるいは、わずかな差だと考えるかは、個人の価値観によって異なると思います。
ただし、ここで示した決定分析はあくまでも考え方を説明するための試算例ですので、現実問題としては、もう少し複雑なモデルによる分析が必要です。
いずれにせよ、決定分析では、年齢別に使用するデータを差し替えていけば、いろいろなケースを分析・検討できます。しかも決定の根拠が客観的で透明であるので、科学性を担保した判断ができる利点があります。
――ワクチン接種開始にはまだ時間がかり、ワクチンについてもいろいろ考えるべき点があることがわかりましたが、当面、限定的なロックダウン要請以外にとるべき方法は無いのでしょうか。
これまでも、検査の戦略が鍵であることを強調してきました。改めて、検査の意義と役割を過小評価していないかを考え、検査方式の転換を図るべきだと思います。
ワクチンはその戦略の援軍になります。しかし、まだ、集団免疫効果をもつのかどうか、その現実の有用性は不明です。ワクチンが利用可能になれば、検査とワクチンを組み合わせた戦略で、危機は乗り越えられるようになると思われますが、当面、限定的なロックダウン要請はやむを得ない措置でしょう。
ワクチンと追跡検査の強化は、経済の痛みを伴うロックダウンを避ける鍵になりますが、それを担う保健所のキャパシティが限界に達している状況を立て直すことが焦眉の急務です。医療崩壊だけでなく、保健所崩壊にも救援が必要だと言うことです。人材を補強するためには、保健所の現場で、医学生や保健医療系の学生、場合によっては一般の学生のボランティアやアルバイトを受け入れてはどうでしょうか。飲食店等でのアルバイトを失った学生に仕事を提供する意義もあるでしょう。新型コロナとの闘いは次世代を担う学生にとって、活きた修練の場となり、保健医療をめざす学生にはプロ意識を培うことにも役立ちます。
結局、今回の「緊急事態宣言」再発令は、政治家や専門家の読みと科学的対応の甘さの結果のように思えます。それくらい新型コロナは手ごわいのです。
世界中が同様な混乱に陥ったままです。感染症との闘いは、個人の予防策や飲食店の時短にばかり目を向けるのではなく、既存の医療システムの再編成を同時並行させ、次世代の若い力も借りて、総力戦で局面の打開を図るべき時期に来ているように思えます。
