
<ポイント>
- 凍結の改革案、財源確保のため議論拙速
- 病状改善での延命効果が価値の国際基準
- 専門家や患者による検討組織で再議論を
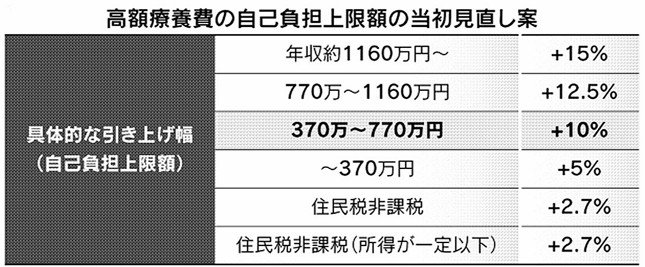
2025年度予算案で、大きな論議となった高額療養費制度の見直しは結局、凍結となった。制度はひと月に医療機関に支払った額が高額になった場合、定められた上限額を超えた額を払い戻す仕組みである。当初の見直し案では25年8月から27年8月まで3段階で上限額が引き上げられることになっていた。
例えば70歳未満で年収約500万円の患者のひと月の医療費が300万円かかった場合、3割の窓口負担額は90万円となる。しかし負担上限額は高額療養費制度によって現行なら10万7430円にとどまる。これが25年8月からの見直し後は11万5260円に上がることになっていた。
長期療養患者の負担軽減のために「多数回該当」というルールもある。これは過去12カ月以内に3回以上、上限額に達した場合、4回目からは上限額を下げる仕組みだ。多数回該当の場合、先の例での4回目からの自己負担は、現行で4万4400円である。見直し後は4万8900円に増えることになっていた。
70歳以上の高齢者はルールが異なる。例えば年収80万円以下の住民税非課税世帯で多数回該当が適用されない人の医療費が300万円の場合、1割負担の窓口支払額は30万円、自己負担の上限は現行で1万5000円である。見直し後は1万5400円に増加する。ただし70歳以上の外来診療費への特例ルールがあるため、外来での負担上限額は現行8000円で見直し後も変わらない。
(出所)厚労省資料より抜粋
引き上げ額は限定的ともいえるが、向こう3年にわたって毎年、多くの対象患者の自己負担が重くなり続ける。改革案には大きく4つの問題点があった。
第1は財源確保のために高額療養費が狙い撃ちされたことだ。これは23年12月の岸田文雄内閣による「異次元の少子化対策」の閣議決定に端を発する。28年度までに確保する財源3.6兆円のうち、1.1兆円を社会保障の歳出改革で賄うとされた。
健康保険組合連合会によると、23年度の100位までの高額な保険請求では「がん」が74%を占める。次が「先天性疾患」の14%だ。つまり負担引き上げは、がんや小児の患者を直撃する。厳しい闘病中の高齢がん患者や小児を財源確保の標的にすることは、果たして正しいのか。
第2は「受診控え」による医療費削減を見込んだ点だ。27年度の削減予測額約5330億円のうち2270億円分はいわゆる「長瀬効果」による受診控えとされた。長瀬効果とは、患者負担が増えると受診率が下がり、医療費が減るという現象を意味する。経験的に過去のデータを2次式に当てはめて、医療費と給付率との関係を示す。
これまでの制度改革でも長瀬効果が試算に使われたことはあるが、過去のデータが十分でないと予測の信頼性は低くなる。長瀬効果はそもそも1935年に発表された古い理論で、当時と医療環境が大きく異なる現在に当てはまるかどうかにも疑問が残る。その理論で命に関わる疾患の受診控えを見込んだのでは、倫理的に問題があると批判されても仕方がない。
当然、患者や家族からは反対の声が上がった。全国がん患者団体連合会などは2月11日、13万人超による「引き上げ反対」の緊急署名を福岡資麿厚労相に提出した。厚労相は3日後、多数回該当の場合は現行額を据え置くと表明した。
予算案の審議では立憲民主党の野田佳彦代表が引き上げの「1年間延期」を求めた。しかし石破茂首相は「本年8月からの引き上げは維持、それ以降は再検討」として、引き上げの基本方針は変えず、予算案は3月4日に衆院を通過した。
3月初めのJNNの世論調査では、引き上げ方針に「納得できない」が56%にのぼった。参院の審議で患者会の切実な声や与党からも反対意見が出るに至り、石破首相は7日、「引き上げ自体を見送る」という異例の方針転換を表明した。結局、参院で修正した予算案が可決されると、再び衆院での議決を経て引き上げ方針は正式に凍結されることになる。
事態の混乱をもたらした第3の問題は、制度改革に患者の声を反映していなかった点だ。「患者本位」は時代の流れであり、いかなる改革にも患者の声が反映されるべきである。厚労省の審議過程でそれを欠いたのが大きな失策だった。
第4の問題は、与野党の論議やメディアの論評に見られるように、政治の駆け引きや財源論ばかりが焦点となったことだ。裏を返せば、高額療養の意味合いを含めた「価値に基づく」見直しの議論が全くなかったのである。
例えば表の引き上げ幅は賃金の変動を見て決めたとされる。すなわち前回見直しを行った約10年前からの平均給与の伸び率が約9.5~12%であることを踏まえ、年収約370万円から770万円の平均的な所得層の引き上げ幅を10%に設定したという。合理的にも聞こえるが、平均給与の伸び率だけに基づいた「値ごろ感」での設定にすぎない。高額療養費制度について費用面しか考えないのは、価値に基づく引き上げ設定とは言えない。
価値に基づく医療には、費用だけでなく効果の評価も必要となる。効果は国際的にQALY(クオリー、病状改善による延命年数)で測るのが一般的だ。医療にかかる正味の費用をQALYで割り算した増分費用効果比(1QALY当たりの費用)が価値のひとつの指標となる。その値の大小に倫理面などの因子も加味しながら支払い可能性を判断するのが妥当である。
見直し凍結後のこれからは、高額療養以外にわたっても価値に基づく議論を原則としていく必要がある。
例えば、市販薬に類似しながら処方箋が必要な風邪薬や胃腸薬などOTC類似薬をめぐる問題がある。これを保険適用外とすれば1兆円規模の財源になるという意見がある。しかし患者の自己負担は増えるので、OTC類似薬にも他の医薬品と比較して価値に基づく評価が必要である。そこでは効果と患者の「支払い意思額」とのバランスを分析し、制度変更の論拠を医療経済学的な観点から公正に議論することが望まれる。
厚労省は医薬品や医療機器の費用対効果を評価する制度を19年から本格導入した。医療行政の歴史上、初めての価値に基づく制度化だ。そのような新しいアプローチを、高額療養費の見直しやOTC類似薬問題にも適用拡大していくべきであろう。
高額療養費制度は財源論を超えた問題である。したがって拙速な検討は避け、専門家や患者による検討組織を立ち上げるべきであろう。医療全般を俯瞰し、中長期的な医療費適正化のため、価値に基づく方策と優先度を検討する組織である。組織には医療経済の専門家をはじめ、患者代表も含めて多様な人材が入るべきだ。患者の意見を形式的に聞くだけに終わることなく、決定に関わるルール化も必要である。